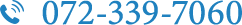小児眼科について
子どもの視力の発達
生まれたばかりの赤ちゃんの視力は、明かりがぼんやりとわかる程度のものです。しかし、ママやパパの顔を見つめたり、玩具で遊んだりしているうちに、視力は徐々に発達していき、目で見たものを脳で認識できるようになります。すなわち、子供の視力は生まれた後に外界からの適切な視覚刺激を受けることによって発達します。この外界からの刺激によって脳の神経回路が集中的に作られる時期のことを「感受性期」といいます。人間の視覚の感受性期は、生後1か月から上昇しはじめ1歳半ごろにピークに達し、その後徐々に減衰して、おおよそ8歳ごろまでに消失すると考えられています。
また、視機能の一つに両目でものを見て遠近感を把握する能力(両眼視)というものがありますが、この能力は生後3~4か月から発達しはじめ3歳終わり頃までに完成すると言われています。3D映画などに関与するものを立体的に把握する能力(立体視)は生後4~6か月で急速に発達し、その後1歳半までに両眼視ができないと発達しないと言われています。そして、8~10歳頃になると視力は完成し、大人と同程度に見えるようになります。子供の視機能の成長における「視力」と「立体視」の二つの能力の獲得は、これからの活動的な日常生活を送るうえでとても大切です!
年齢と視力
弱視について
弱視とは、片目または両目の視力障害のことです。視力の発達の時期(感受性期)にはっきりとした映像の刺激を受けないと、色を見分けることや両目できちんとものをみることができず、そのために視力の発達が止まったり、遅れたりします。この大事な感受性期を過ぎてしまうと、あとでいくら頑張って治療しても、弱視が改善しないことが少なくありませんので、小さいうちに弱視を見つけて早く治療することがとても大切です。
弱視の原因
生まれた時点から3歳くらいまでの間に強い遠視などの屈折異常があったり、右目と左目の度数の差が大きかったり(不同視)、片方の目の位置がずれていたり(斜視)、片方の目のまぶたが下がったままだったり(眼瞼下垂)、黒目の中心部が濁っていたり(角膜混濁や白内障)、といった場合に弱視は起こってきます。
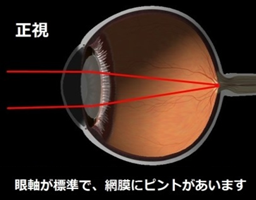
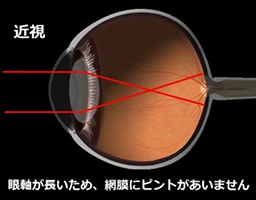
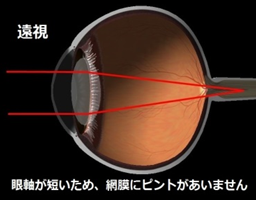
この中でも、もっとも多いのは屈折異常による弱視です。屈折異常には遠視、近視、乱視がありますが、生まれたときはほとんどの赤ちゃんの眼は遠視(遠いところにピントが合って近いところがぼやける)です。その後からだの成長とともに眼球が成長すると、正視(どの距離でもピントが合う)となり、さらに眼球が成長を続け前後に伸びることで近視(近いところにピントが合って遠いところがぼやける)になります。軽い屈折異常は問題ありませんが、発達期に強い屈折異常があると、カメラのフィルムの役割である網膜に焦点が合わないために、はっきりした映像の刺激が受けられず弱視になります。視力の発達に重要な時期である感受性期を過ぎると、治療に反応しづらくなることが知られています。
しかし、小さい子供はなかなか自分が見えていないことに気づくことが難しいので、3歳児検診などで視力検査をきちんと受けることで、お父さんやお母さんが早く気づいてあげることが重要になってきます!
弱視の治療
メガネをいつもかけておく
弱視の治療は、弱視の種類や発生時期によって異なりますが、屈折異常(主に遠視)がある場合は、メガネをかけて網膜にピントを合わせることにより、はっきりした映像が網膜に映り視力の発達が促されます。いったん視力が発達して安定すれば、元に戻るようなことはありませんが、子どもの屈折度数は成長とともに変化していきますので、定期的なチェックをして適切な度数のメガネに変更することも忘れてはなりません。

視力の良いほうの目を隠して悪いほうの目でしっかり見る(遮閉訓練)
左右の目の度数が違う時に、メガネをかけるだけでは視力が改善しない場合があり、同時に遮閉訓練を行います。遮閉訓練は、視力の良いほうの目に遮閉具(アイパッチ)を付け、視力の悪いほうの目でしっかり見るように促す訓練です。遮閉具を嫌がる場合は、お子さんの好きなキャラクターを遮閉具に書いたり、シールを貼ったりします。また、メガネをかけている場合は、メガネの上から布製の遮閉具を付けるなどの工夫をします。

近視について
日本では、小学生の約10%が近視で、中学生になるとさらに増え、20~30%の生徒に近視がみられるようになります。
目はカメラと同じような構造になっています。カメラのレンズに相当するものを水晶体、フィルムに相当するものを網膜といいます。カメラで写真を撮るときにはレンズを前後に動かしてピントを合わせますが、人間の目は水晶体の厚みを変えることで、無意識のうちにピントを合わせて鮮明に見えています。この働きを目の調節といいます。単に調節が過剰に働いたままの状態での近視化(調節緊張・いわゆる仮性近視)は、トレーニングや点眼治療などでの回復が期待できますが、その状態が長く続いて眼軸長が伸びて眼球全体の屈折力(目の度数)が固定してしまった場合は、回復が期待できなくなってしまいます。
成長期には身長が伸びると同時に眼球も発育して大きくなり、眼軸長が伸びて近視になるために、近視は高学年になるほど増加する傾向があるといえます。小児期に進行する近視の大部分は、眼軸長が伸展し、これに伴って焦点が前へずれるために起こります。このため近視が強くなると、将来、加齢黄斑変性、緑内障、網膜剥離などが起こるリスクが高くなります。近視進行の速さには、遺伝要因と環境要因の両方が影響しています。両親とも近視の子供さんは両親とも近視でない子どもさんに比べて7~8倍近視になりやすいことがわかっています。環境要因については読書や漢字の際に正しい姿勢で十分な視距離ととること、晴天時に屋外活動をすることが、近視進行を遅らせるうえで有効であると考えられています。
近視の治療
点眼治療
調節麻痺剤の点眼(ミドリンM)をすることにより調節力を麻痺させることで緊張をほぐし、遠くの方を見ているのと同じ状態にします。薬が効いている間は近くのものが見にくくなるため、必ず就寝前に点眼します。近業作業やテレビやゲームのやりすぎなどで急に近視が進んだ場合などの「仮性近視」や「調節緊張症」には特に効果的で、生活態度を見直して点眼治療を併用することで近視化を改善できることがあります。
また、従来から調節麻痺剤として使用されている1%アトロピンには近視が軽くなるのみならず眼軸長伸長の抑制効果があることがわかりましたが、散瞳作用と調節麻痺作用が強く現れるため、日常での使用はできませんでした。しかしながら、低濃度の0.01%アトロピンでは散瞳、調節力低下の副作用をほとんどきたさずに眼軸長伸展が抑制されたというシンガポールでの報告があり、日本での治験も終了していますが、長期的な効果はまだ不明です。
眼鏡治療
近視の眼鏡は凹レンズを用います。裸眼視力0.7以上では教室の一番後ろから黒板の字が見える視力なので、眼鏡装用はまだ必要ありませんが、必要に応じて眼鏡が必要になることがあります。裸眼視力が0.3~0.7では席を前の方にしてもらう必要があり、0.3以下では眼鏡が必要になります。
また、一般的な近視矯正のための眼鏡ではなく、子供に遠近両用の特殊な眼鏡を装用させることにより11~20%の近視抑制効果をもたらしたという報告もあります。
コンタクトレンズ治療
乱視が強い場合にはハードコンタクトレンズを用いますが、近年では素材が開発されてきていてソフトコンタクトレンズでも対応できるようになりました。コンタクトレンズの管理が難しいことや、長期間の使用で角膜の状態が悪くなるなどの影響を考えると中学生からの使用が一般的です。
現在のところ、子どもの近視抑制治療用のコンタクトレンズとして最も注目されているのがオルソケラトロジーです。オルソケラトロジーはハードコンタクトを装着して寝るだけで昼間は裸眼で過ごせるという視力の改善を図りながら近視抑制効果が得られ、日本人学童を対象として5年間で30%の眼軸伸長抑制効果が判明しました。さらに、オルソケラトロジーと眼鏡を併用することで63%の眼軸伸長抑制効果が確認されました。当医療グループの自験例でも非常に良好な裸眼視力の獲得と近視抑制効果を確認しており、学童期において、とても有効な治療法の一つと考えています。
斜視について
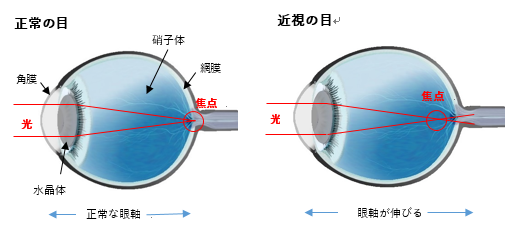
両目の視線は見つめる対象に向かって揃っていますが、片目の視線が対象からずれている状態を「斜視」と言います。簡単に言えば、右目と左目の向いている方向がずれていることです。斜視は、視線のずれる方向によって、内斜視、外斜視、上・下斜視などに分けられます。斜視によって、視機能の発達が阻まれたり、頭を傾ける頭位異常を起こしたりします。学童期~成人になると、複視(ものが2つに見える)が主な症状になります。
斜視は見た目だけの問題ではありません
斜視では、両眼視機能(両目で同時に物を見る能力)が障害されるため、精密な立体感が低下します。小児は視覚の発達期にあるため、この時期に斜視があると、両眼視や立体視の発達が阻まれたり、弱視を伴ったりします。また、成人では糖尿病や高血圧、頭蓋内疾患や頭部外傷などによって急に斜視が起こることがあります。その場合は複視(物がダブって見えること)が現れます。このように斜視は見た目だけの問題でなく、感覚器官としての不具合も引き寄せる可能性のある疾患なのです。
斜視の治療
子供さんの場合には屈折異常に対しての眼鏡による治療を行うことで、斜視が改善することがあります。成人では、角度のついた眼鏡で複視や眼精疲労などの症状が改善するか様子を見ます。また、視能訓練で改善することもあります。それでも改善しない場合や、視機能の発達が妨げられている場合、複視や眼精疲労など視機能に影響する場合、整容的に気になる場合には、目の位置を戻すための手術を行います。目に付着している6つの筋肉のうちの上下内外に動かす4つの筋肉(上直筋、下直筋、内直筋、外直筋)を手術で操作し、目の方向を整えます。主に下表のような手術法が行われています。斜視の新しい治療法で、A型ボツリヌス毒素製剤を筋肉に注射して、筋肉を麻痺させることにより目の向きを治す方法もあります。
斜視の治療法
ボツリヌス療法
ボツリヌス療法とは、ボツリヌス菌(食中毒の原因菌)が作り出す天然のたんぱく質(ボツリヌストキシン)を有効成分とする薬を筋肉内に注射する治療法です。ボツリヌストキシンには筋肉を緊張させている神経の働きを抑える作用があります。そのためボツリヌストキシンを注射すると、筋肉の緊張をやわらげることができるのです。ボツリヌス菌そのものを注射するわけではないので、ボツリヌス菌に感染する危険性はありません。この治療法は世界80カ国以上で認められ、広く使用されています。日本では、眼瞼痙攣に対する承認を得てから、片側顔面痙攣、痙性斜頸、小児脳性麻痺患者の下肢痙攣に伴う尖足、手足(上肢・下肢)の痙攣、重度の原発性腋窩多汗症に対して認可され、2015年に斜視の適応追加で承認されました。
治療法としては、目の向きの原因になっている筋肉にボツリヌス毒素製剤を1カ所につき0.05~0.1ml注射します。これにより一時的に筋肉を麻痺させることで、目の位置を正常に保つことができます。
短縮法
筋肉を切って縮めることによって目を動かす方法で、例えば内直筋を短くすると、目は内側に動きます。
後転法
筋肉を付着部で外し、今までの付着部よりも後ろ側、すなわち、筋肉を緩める方向に付け替えることによって目を動かす方法で、例えば内直筋を後転すると、目は外側に動きます。
短縮法と後転法の併用
例えば内直筋を短縮し、外直筋を後転すると、より大きく目を内側に動かせます。
先天色覚異常
先天色覚異常とは、網膜上にある視細胞(光を感じ取る細胞)の色を識別する機能がうまく働かない状態で、原因は遺伝的なものです。先天色覚異常は、日本人男性の5%、女性の0.2%の頻度で生じており、決して稀なものではありません。
この先天色覚異常にも、いろいろなタイプがあります。あらゆる色は光の三原色(赤、緑、青)の3つの光の組み合わせでつくられますが、視細胞も、赤に敏感なタイプ、緑に敏感なタイプ、そして青に敏感なタイプの3種類があります。3種類の視細胞のうち、どれか一つが欠けているタイプを「2色覚」(色盲)と言い(色盲と聞くと、色がまったくわからないように誤解されがちですが、そうしたことはまずありません)、視細胞は3種類あっても、そのうちどれかの機能が低下しているタイプを「異常3色覚」(色弱)と言います。
かつては小学4年生全員に色覚検査が行われていましたが、平成15年度以来、必須の検査項目から外されていました。しかし、平成28年度から再び多くの小学校で、希望者を対象に色覚検査表(仮性同色表)による検査(色のモザイクの中から数字や記号を読み取る検査)が実施されるようになりました。
色だけで判断しないように習慣づける
さて、色覚異常の治療についてですが、現代医学では治すことはできません。ただ、色覚異常は、色の見え方が他人と異なるというだけですし、悪化する心配もありません。 とは言え、色による判別をしいられる場面などでは失敗も起こってくるかと思われますので、子どもさんには、日頃から色だけで判断しない習慣を身につけさせておくことが大切になります。
気になることがあったら早めに受診を
視力が発達途上にある期間に目に何らかのトラブルがあると、視覚がうまく発達しなくなるケースがあります。
しかし、子どもは目に異常があっても、それを言葉では表現できません。目が見えにくかったとしても、視力が発達している途中なので本人は気づくことができません。また、片目だけが見えていない状態にあったとしても、日常生活には支障が起こらず、お子様本人は何ら不都合を訴えないので、周囲の大人が気づいてやる必要があります。例えば、片眼を手で完全に覆ってみてどちらかの目を隠した時だけ嫌がらないか、左右差がないか質問することで発見できることがあります。
お子様の目のことで、少しでも気になることが出てきましたら、早めに眼科を受診なさってください。
お子様のこのような様子に気づいたら当院にご相談ください
- 瞼が開かない
- 目が揺れるようだ
- よく眩しそうに目を閉じる
- 黒目が白、茶目が灰色など目の色が不自然
- テレビや玩具を極端に近づいて見る
- 目を細めて物を見る
- おかしな目つき(上目・横目づかいなど)をする
- フラッシュ撮影で、片方の目だけ違う色に光って写る
- フラッシュ撮影で、いつも同じ目が光って写る
- 健診で精密検査が必要と言われた など